Đang xem: Hiến tinh trùng: Sàng lọc di truyền và hội chứng Li Fraumeni
-
01
Hiến tinh trùng: Sàng lọc di truyền và hội chứng Li Fraumeni
Hiến tinh trùng: Sàng lọc di truyền và hội chứng Li Fraumeni
Một sự việc chưa từng có tiền lệ vừa xảy ra tại châu Âu, gây rúng động giới y học và dấy lên hồi chuông cảnh báo về quy trình sàng lọc và kiểm soát người hiến tinh trùng. Tinh trùng của một người đàn ông mang đột biến gene hiếm gặp gây ung thư đã được sử dụng để thụ thai cho ít nhất 67 trẻ em tại 8 quốc gia. Đáng lo ngại hơn, 10 trong số những đứa trẻ này đã được chẩn đoán mắc các bệnh ung thư nghiêm trọng. Vụ việc này không chỉ là một bi kịch cá nhân mà còn đặt ra nhiều câu hỏi lớn về đạo đức, trách nhiệm và sự an toàn trong lĩnh vực hỗ trợ sinh sản.
Thảm kịch di truyền: 67 sinh linh và nỗi ám ảnh ung thư
Theo thông tin từ tờ Guardian, vụ việc đau lòng này bắt nguồn từ việc hai gia đình ở hai quốc gia khác nhau tại châu Âu cùng phát hiện con mình mắc một loại ung thư hiếm gặp có liên quan đến một biến thể gene. Các xét nghiệm di truyền đã chỉ ra rằng cả hai đứa trẻ đều mang một biến thể hiếm ở gene TP53. Nghi ngờ tập trung vào nguồn tinh trùng hiến tặng mà cả hai gia đình đã sử dụng.
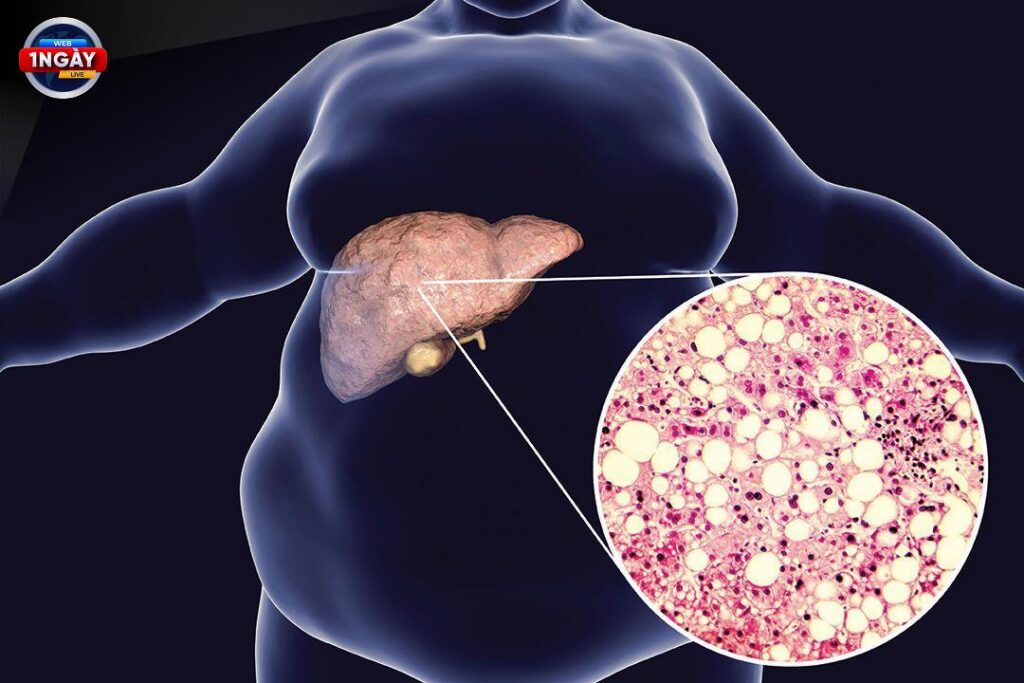
Qua điều tra, Ngân hàng Tinh trùng châu Âu xác nhận người hiến tinh trùng này mang đột biến gene TP53, liên quan đến hội chứng Li-Fraumeni. Đây là một rối loạn di truyền hiếm gặp làm tăng nguy cơ mắc nhiều loại ung thư khác nhau ở độ tuổi trẻ.
Điều đáng nói là người đàn ông này đã hiến tặng tinh trùng vào năm 2008. Vào thời điểm đó, biến thể gene TP53 chưa được biết đến rộng rãi như một nguyên nhân gây ung thư, và các phương pháp sàng lọc tiêu chuẩn cũng không thể phát hiện ra nó.
Sự phối hợp giữa các khoa di truyền và nhi khoa trên khắp châu Âu đã xác định được tổng cộng 67 trẻ em từ 46 gia đình ở 8 quốc gia có liên quan đến người hiến tinh trùng mang gene ung thư này. Trong số đó, 23 trẻ mang biến thể gene nguy cơ, và ít nhất 10 em đã phát bệnh ung thư nghiêm trọng như bạch cầu và u lympho không Hodgkin.
Những đứa trẻ này hiện đang được khuyến nghị theo dõi y tế nghiêm ngặt, bao gồm MRI toàn thân định kỳ, chụp MRI não, và tầm soát định kỳ khi trưởng thành. Điều này đồng nghĩa với việc các em và gia đình sẽ phải sống chung với nỗi lo lắng thường trực về nguy cơ ung thư tái phát hoặc phát triển các bệnh ung thư khác trong tương lai.
Hội chứng Li-Fraumeni: “Lời nguyền” di truyền ám ảnh
Hội chứng Li-Fraumeni (LFS) là một rối loạn di truyền hiếm gặp do đột biến gene TP53. Gene TP53 đóng vai trò quan trọng trong việc kiểm soát sự phát triển và phân chia tế bào, đồng thời ngăn chặn sự hình thành các tế bào ung thư. Khi gene này bị đột biến, nó sẽ không thể thực hiện chức năng của mình một cách hiệu quả, dẫn đến tăng nguy cơ mắc nhiều loại ung thư khác nhau.
Những người mắc hội chứng LFS có nguy cơ cao mắc các bệnh ung thư như:
- Ung thư vú
- Sarcoma mô mềm
- Ung thư xương
- Ung thư não
- Bạch cầu
- Ung thư tuyến thượng thận
Nguy cơ mắc ung thư ở người mắc LFS cao hơn nhiều so với người bình thường và thường xuất hiện ở độ tuổi trẻ hơn. Việc chẩn đoán và theo dõi y tế chặt chẽ là rất quan trọng để phát hiện sớm và điều trị kịp thời các bệnh ung thư có thể phát triển.

Vụ việc người hiến tinh trùng mang gene ung thư sinh ra 67 trẻ, trong đó 10 bé mắc bệnh đã làm dấy lên những lo ngại sâu sắc về việc thiếu các giới hạn và quy định quốc tế về số lượng con có thể sinh ra từ một người hiến tinh trùng.
Hiện tại, mỗi quốc gia có những quy định khác nhau về số lượng con tối đa mà một người hiến tinh trùng có thể có. Một số quốc gia có giới hạn nghiêm ngặt, trong khi những quốc gia khác lại không có bất kỳ giới hạn nào. Sự khác biệt này tạo ra những lỗ hổng pháp lý có thể dẫn đến những hậu quả nghiêm trọng như vụ việc vừa xảy ra.
Ngân hàng Tinh trùng châu Âu hiện đang áp dụng giới hạn toàn cầu là tối đa 75 gia đình cho mỗi người hiến tinh trùng. Tuy nhiên, nhiều chuyên gia cho rằng con số này vẫn quá cao. Giáo sư Nicky Hudson thuộc Đại học De Montfort (Anh) cảnh báo việc vận chuyển và sử dụng tinh trùng giữa các quốc gia mà không có giới hạn phù hợp có thể dẫn đến những hệ lụy y tế và xã hội sâu rộng.
Xét nghiệm di truyền: “Tấm khiên” bảo vệ tương lai
Một trong những vấn đề lớn nhất được đặt ra sau vụ việc này là việc sàng lọc di truyền cho người hiến tinh trùng. Mặc dù người hiến tinh trùng trong vụ việc này đã được xét nghiệm kỹ lưỡng vào thời điểm hiến tặng, nhưng các phương pháp sàng lọc thời đó không thể phát hiện ra đột biến gene TP53.
Sự tiến bộ của khoa học công nghệ đã cho phép chúng ta thực hiện các xét nghiệm di truyền toàn diện hơn, có thể phát hiện ra nhiều loại đột biến gene có liên quan đến các bệnh di truyền khác nhau. Tuy nhiên, việc áp dụng các xét nghiệm di truyền này vào quy trình sàng lọc người hiến tinh trùng vẫn chưa được thực hiện một cách rộng rãi và thống nhất trên toàn thế giới.
Việc thực hiện các xét nghiệm di truyền toàn diện cho tất cả những người hiến tinh trùng là một bước quan trọng để giảm thiểu rủi ro truyền các bệnh di truyền cho con cái của họ. Tuy nhiên, chi phí của các xét nghiệm này có thể là một rào cản đối với một số người. Do đó, cần có sự hỗ trợ tài chính từ chính phủ hoặc các tổ chức phi lợi nhuận để đảm bảo rằng tất cả những người hiến tinh trùng đều có thể được sàng lọc di truyền một cách đầy đủ.
Quyền được biết: Vấn đề đạo đức nhức nhối
Một vấn đề đạo đức khác được đặt ra sau vụ việc này là quyền được biết thông tin về người hiến tinh trùng của những đứa trẻ được sinh ra từ tinh trùng hiến tặng. Ở nhiều quốc gia, những đứa trẻ này không có quyền biết danh tính của người hiến tinh trùng của mình.
Một số người cho rằng việc giữ bí mật danh tính của người hiến tinh trùng là cần thiết để bảo vệ quyền riêng tư của họ. Tuy nhiên, những người khác lại cho rằng những đứa trẻ được sinh ra từ tinh trùng hiến tặng có quyền biết thông tin về nguồn gốc di truyền của mình.
Việc biết thông tin về người hiến tinh trùng có thể giúp những đứa trẻ này hiểu rõ hơn về bản thân mình, về tiền sử bệnh tật của gia đình mình, và về nguy cơ mắc các bệnh di truyền. Điều này có thể giúp họ đưa ra những quyết định sáng suốt hơn về sức khỏe và cuộc sống của mình.

Vụ việc người hiến tinh trùng mang gene ung thư sinh ra 67 trẻ, trong đó 10 bé mắc bệnh là một lời cảnh tỉnh đối với toàn xã hội. Để ngăn chặn những thảm kịch tương tự xảy ra trong tương lai, cần có những hành động quyết liệt từ các cơ quan quản lý, các ngân hàng tinh trùng, các chuyên gia y tế và toàn thể cộng đồng.
Một số giải pháp có thể được xem xét bao gồm:
- Thiết lập các giới hạn quốc tế nghiêm ngặt về số lượng con tối đa mà một người hiến tinh trùng có thể có.
- Áp dụng các xét nghiệm di truyền toàn diện cho tất cả những người hiến tinh trùng.
- Cải thiện cơ chế truy vết và thông báo cho người nhận tinh trùng về các rủi ro di truyền.
- Cân nhắc việc cho phép những đứa trẻ được sinh ra từ tinh trùng hiến tặng có quyền biết thông tin về người hiến tinh trùng của mình.
- Tăng cường giáo dục và nâng cao nhận thức của cộng đồng về các vấn đề liên quan đến hiến tinh trùng và hỗ trợ sinh sản.

Vụ việc đau lòng này nhấn mạnh tầm quan trọng của việc tăng cường sàng lọc di truyền cho người hiến tinh trùng, đảm bảo an toàn tối đa cho những đứa trẻ được sinh ra bằng phương pháp này. Việc siết chặt các quy định và nâng cao nhận thức cộng đồng là chìa khóa để ngăn chặn những thảm kịch tương tự, bảo vệ sức khỏe của thế hệ tương lai.